Mi áll az ebolajárvány hátterében?

További Történelem cikkek
-
 30 éves a rendszerváltó paktum, 30 éve ül Orbán a parlamentben
30 éves a rendszerváltó paktum, 30 éve ül Orbán a parlamentben - A vérengzés nem egyszeri kisiklás, hanem a szovjet politika része volt
- Évekig náci megszállás alatt volt az ország, mégis megmenekült a zsidók 99 százaléka
- Mostantól bárki elolvashatja Rákosi Mátyás magánleveleit
- Megtalálták a világ legöregebb macskáját
Nem csitul az ebolajárványra adandó átfogó nemzetközi reakcióról folytatott médiavita – de milyen precedensek állnak rendelkezésünkre a határokon átívelő járványok elfojtására vonatkozóan? A járványok kitörésével kapcsolatos információk gyors megosztása nem újkeletű. A távíróhálózatok 19. századi kiépülésével a tenger felől érkező járványveszély figyelésének és a kikötők közötti híráramlásnak a módszere az európai és amerikai kontinensen is egyre szabályozottabbá vált – hívja fel a figyelmet Anne Hardy, a Londoni Egyetemhez tartozó London School of Hygiene and Tropical Medicine közegészségüggyel és trópusi betegségekkel foglalkozó kutatóegyetemének tiszteletbeli professzora.
A 20. században azonban már komolyabb kezdeményezések történtek a közegészségügyi válságok nemzetközi koordinációjával kapcsolatban. Az 1918–1919-es, legalább ötvenmillió halálos áldozattal járó spanyolnátha volt az első nagyobb figyelmezető jel – az influenza A vírusának kórokozójáról és a hatékony védekezésről korábban nem álltak rendelkezésre széleskörű ismeretek.
A két világháború közötti időszakban jelentősen megnövekedett a légi forgalom, és a határokon átívelő járványok fenyegetése megkongatta a vészharangokat. Sokan eleve a fertőző betegségektől tartva nem szálltak repülőre. A Népszövetség különböző programokat hirdetett ugyan a nemi betegségek megfékezésére, ám a globális járványok megelőzésére egyetlen szervezet sem tett komoly erőfeszítést.

Az Egészségügyi Világszervezetet (WHO) nem sokkal a második világháború lezárását követően, 1948-ban hívtak életre, ám tevékenysége jobbára kimerült az ajánlások és hasznos tanácsok megfogalmazásában. Hosszú ideig úgy is tűnt, a járványos betegségeket képesek leszünk lokalizálni és kordában tartani. Az orvostudomány jelentős előrelépéseket könyvelhetett el, új medicinák és kezelések jelentek meg, így a korábban halálosnak látszó kórokozókat – legalábbis látszólag – sikerült megszelídíteni. Az 1970-es évekig a közvélemény hamis nyugalomba ringatta magát azzal kapcsolatban, hogy a ragályos betegségek globális terjedését végérvényesen megfékezték.
Az évszázadokon át viszonylag stabil kórokozói környezethez adaptálódott emberiség azonban egy dologgal nem számolt: új fertőzések megjelenésével. A HIV vírus okozta AIDS azonosítása az 1980-as évek elején sokként ért mindenkit. Utólag ugyan könnyű bölcsnek lenni, de ma már látjuk, egy a helyi kormányokkal együttműködő, azonnal mozgósítható és a járvány helyszínén szükségintézkedéseket végrehajtani képes nemzetközi epidemiológiai sürgősségi egység jelentősen mérsékelhette volna a kibontakozó katasztrófát.
A járványok kitörésére vonatkozó, megbízható információs adatbázis kiépítése legalább annyira szükséges azok megfékezéséhez, mint a helyi hatóságok és közegészségügyi szervezetek erőforrásainak folyamatos fejlesztése. A fejlett nyugati országokban mindez könnyebbnek tűnik – az információáramlás sebessége és a lakosság egészségügyi ismeretanyaga, öngondoskodási képessége aránylag megfelelőnek minősíthető. Az európai országok jelentős hányadában száz évnél régebb óta működnek közegészségügyi intézmények, ám az ezekben és a nyugati orvoslásban való vakhit elhalványítja a veszélyérzetet.
Kínában, ahol a helyi, endemikus megbetegedéseknek és a madarak, sertések és emberi populációk közötti járványos fertőzéseknek szintén ismert a története, a szigorú politikai-közigazgatási struktúra és a hatóságoknak engedelmeskedni köteles lakosság kritériumegyüttese szintén jó eséllyel állja útját a potenciális világjárványok kitörésének és elterjedésének.
A magam részéről azonban úgy vélem – szögezi le a professzor –, hogy ezek a feltételek messze nem állnak fenn az ebola által leginkább fenyegetett afrikai országokban, így Guineában, Libériában, Sierra Leonéban, Nigériában, Szenegálban vagy a Kongói Demokratikus Köztársaságban. Mind a kormányzati és helyi igazgatási struktúra gyengesége, mind a jelentős, az egészségügyi kockázatokkal és prevencióval kapcsolatos ismeretekben hiányt szenvedő populáció fokozza a járványveszélyt. A hagyományok (az elesettek otthoni ápolásának bevett, évezredes tradíciója), a nyugati orvoslással szembeni ellenérzések, valamint a hozzátartozók nem megfelelő elkülönítése a helyi kórházakban a betegek idő előtti hazaengedésével karöltve csak súlyosbítják a helyzetet.
A léptékek és az arányok sem mellékesek: az ebola által érintett országok hatalmas kiterjedésűek, lakóik hozzászoktak a sűrű helyváltoztatással járó, nomád életmódhoz, s a határőrizet sem kellően megoldott. Az ebolavírus 1976-os azonosítása óta a legsúlyosabb, napjainkban is pusztító járvány kordába szorítása tehát a megelőzés és kezelés hatékony módjának felfedezéséig a jelenlegi körülmények között csak időlegesen és jelentős áldozatok árán lehetséges.
Nyugati vagy tradicionális orvoslás?
A korábbi ebolajárványok – 1976 óta több tucatnyit ismerünk – valamennyien jóval kevesebb megbetegedéssel jártak, általában könnyen lokalizálhatóak és rövid életűek is voltak. A vírus, amely valószínűleg főemlősök útján terjed át az emberre, az emberi populációban nem képes tartósan fennmaradni, így a kiterjedtebb epidémiának, illetve a több kontinensre átcsapó pandémiának kisebb az esélye – fejti ki Michael Jennings, a Londoni Egyetem School of Oriental and African Studies kutatóegyetemének afrikanisztikai tanszékvezetője.
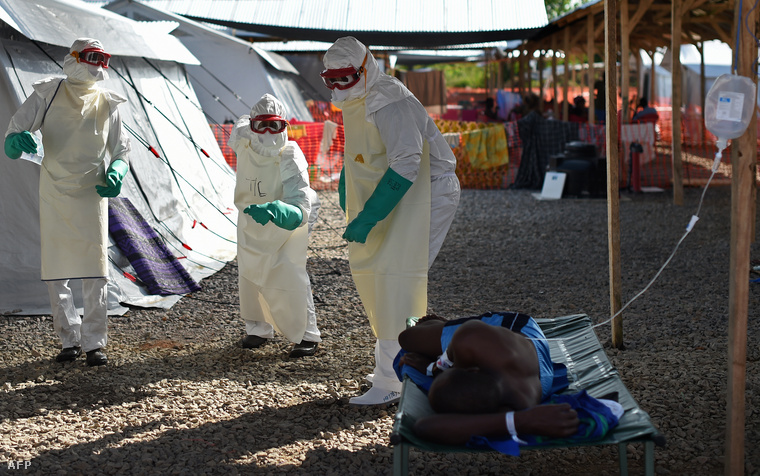
A jelenlegi nyugat-afrikai az első nagyobb léptékű, több országra kiterjedő ebolajárvány. Egyértelműnek tűnik, hogy nem több helyi járvány összekapcsolódásának vagyunk tanúi: a fertőzésért felelős vírustörzs saját lábán, illetve – sok tudós feltételezése szerint – a vírushordozó denevérek segítségével lépte át az országhatárokat, és európai és amerikai önkénteseket, egészségügyi személyzetet is megfertőzött, sokan közülük már elhunytak. Száz évvel ezelőtt a távoli afrikai faluból a nagyobb, egészségügyi intézménnyel rendelkező városba tartó beteg már jóval azelőtt belehalt az 50–90 százalékos halálozási aránnyal járó ebolába, hogy megérkezett volna a kórházba, ma már azonban egy repülőút után a világ másik felére érkezhetünk anélkül, hogy az első tünetek jelentkeznének.
Természetesen nem szeretném lekicsinyelni a veszteségeket és személyes tragédiákat. De a járvány mértéke még mindig elhanyagolhatónak mondható, összevetve például a HIV vírus által okozottal – erősíti meg Michael Jennings. – Az ebolával kapcsolatos híradásokban azonban tetten érhetők az Afrikával kapcsolatos történelmi előítéletek és közhelyek is. Úgy kezelik a kórt, mint valami szörnyű trópusi betegséget – felidézve azt az idejétmúlt elképzelést, hogy ha az ember fogja magát, és bemegy a dzsungelbe, gyógyíthatatlan fertőzéssel fog visszatérni. A maga idejében a HIV vírust és az AIDS-et is a trópusi veszélyek kategóriájában tartották nyilván. Bár néhány nyugati kormány ma már valóban komolyan veszi a helyzetet, sokan osztják azt a véleményt, hogy húzzuk le a rolót a határon, nehogy Afrika újra megfertőzzön valamivel.
Az ebola esetében a tradicionális afrikai gyógyítás és a nyugati vagy modern orvoslás közötti ellentéteket is tetten érhetjük. A szubszaharai régióban becslések szerint a népesség 70 százaléka egészségügyi szükségleteit a tradicionális orvoslás eszközeivel igyekszik kielégíteni. Ez sokszor kulturális-spirituális dimenzióban jelentkezik: azért fordulnak az itt élők a tradicionális gyógymódhoz, mert ez érzik természetesnek és hiedelemvilágukhoz, vallásukhoz a legjobban illeszkedőnek. Ám az igazsághoz az is hozzátartozik, hogy – különösen falusi környezetben – nincs is lehetőségük mást igénybe venni.
Ám azt is figyelembe kell vennünk, hogy az orvoslást a szubszaharai régióban sokkal holisztikusabban szemlélik, mint a nyugati világ polgárai. Sokan nagyon is tudatában vannak, hogy az ebolát vírus okozza – ám közben felteszik maguknak a kérdést: miért éppen engem fertőzött meg a kórokozó, miért nem a barátomat, szomszédomat, vagy a másik falut? Ezen a ponton számukra kézenfekvő magyarázathoz fordulnak (hasonlóan a középkori Európa betegségfelfogásához), amely nem feltétlenül mágikus, ám mindenképpen morális ideákon alapul: átok érte őket, illetve valamilyen módon kiérdemelték a büntetést. A kétfajta betegségértelmezés nagyon jól megfér egymással a tudatukban, így a szokványos biomedikális kezelés mellett a tradicionális orvoslást is igénybe veszik.
Ám még egy tényezőt érdemes számításba vennünk – húzza alá a Londoni Egyetem tanszékvezetője. – Az ebolajárvány epicentruma azokon a területeken található, amelyek lakói korábban erős ellenállást tanúsítottak a gyerekbénulás és más betegségek elleni oltási kampányokkal szemben. Az európaiak gyakran azt hiszik, ez az idegenkedés az afrikai hiedelmekben gyökerezik. Ám ha pusztán a történelmi tapasztalatra fókuszálunk, egyáltalán nem irracionális azt feltételeznünk a helyiek szemszögéből, hogy a nyugati biomedikális kezelést nyújtó orvosok – tekintettel arra, hogy a gyógyszerezést gyakran hatalmi eszközként vetették be a múltban, például etikátlan gyógyszerkísérletek végzésével – valójában ártani akarnak.
Az ebolajárvány elleni fellépés biztató eredményeket is hozott, a kormányok viszonylag gyorsan reagáltak, s egymással együttműködve felállították az epidémiát megfékezni igyekvő szervezeteket. Az a tény pedig, hogy a rosszul fizetett afrikai orvosok és ápolók nem szakították meg a kontaktust a fertőzöttekkel, hatalmas kockázatnak téve ki magukat (gyakran megfelelő védőfelszerelés hiányában, amibe többen bele is haltak), minden tiszteletet megérdemel, és az afrikai orvoslással kapcsolatos klisék közül többet is látványosan megcáfol.



